Swissdermatology propose des traitements complets grâce à son plateau technique large et ses locaux modernes, assurant un suivi prompt et de qualité. Swissdermatology prend en charge les cancers cutanés et certaines autres affections cutanées.
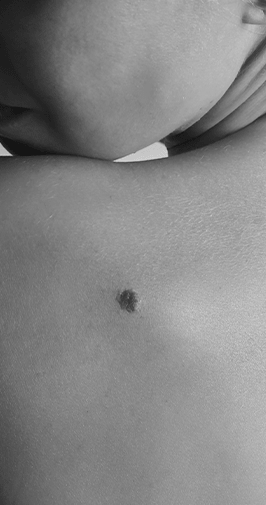
Les grains de beauté sont très discutés au sein de la population, tantôt associés à un signe de beauté comme pour Marilyn Monroe, tantôt décriés pour leur « rare » association au mélanome. En effet la majorité des mélanomes ne surviennent pas sur un grain de beauté existant, mais bien sur de la peau sans grain de beauté préexistant. Ces grains de beauté, que l’on appelle dans le jargon médical naevus mélanocytaires acquis ou congénitaux (présents dès l’enfance), sont associés à l’âge, aux peaux claires ainsi qu’à des facteurs génétiques et environnementaux. Les personnes avec une peau claire ont souvent un plus grand nombre de naevus que les populations à la peau plus foncée. Des facteurs génétiques peuvent jouer un rôle dans la prévalence (apparition) des naevus. Certaines familles peuvent avoir un nombre élevé de grains beauté, et souvent ces mêmes familles ont un risque plus élevé de mélanomes. Bien qu’une composante héréditaire soit indiscutable, il est connu que des facteurs environnementaux tels que l’exposition au soleil influencent l’apparition de nouveaux grains de beauté.
Ils sont habituellement bruns, petits (<6mm), symétriques, homogènes, ronds avec des limites franches, disposés sur les zones exposées au soleil. Plus rarement on les retrouve sur les paumes, les plantes, les ongles.
Que faut-il faire ? Se protéger du soleil ! Bien que la grande majorité de ces grains de beauté soient inoffensifs et ne nécessitent aucune prise en charge particulière, le soleil est pourvoyeur de nouveaux grains de beauté et pourrait transformer un grain de beauté en mélanome. Il est recommandé chez les personnes qui en ont beaucoup d’ être suivi par un dermatologue de manière régulière.

Aussi appelée dermatite atopique, c’est une maladie qui touche principalement les enfants, apparaissant le plus souvent avant l’âge de 5 ans, et qui chez certains patients se prolongent durant l’âge adulte. On note que 15% de la population souffre de cette maladie. Il existe des prédispositions génétiques avec 70% de malades qui ont des personnes aussi atteintes dans leur famille, ainsi qu’une forte concordance chez les jumeaux (monozygotes « vrais »).
Une des mutations fréquente retrouvée chez les malades est la filaggrine. Cette protéine est importante pour la barrière protectrice de la peau, qui est en première ligne dans la défense entre l’organisme et l’environnement. En effet la peau empêche les irritants de l’environnement ainsi que les microbes de rentrer dans l’organisme, cette barrière permet aussi de retenir l’eau évitant qu’elle ne se dessèche. La mutation de la filaggrine provoque une fragilisation de la peau qui favorise l’apparition de l’eczéma. L’alimentation que ce soit chez la femme enceinte, allaitante, ou les habitudes alimentaires de l’enfant influence rarement l’eczéma du patient ; elle pourrait être considérée lors de symptômes digestifs concomitants à l’aggravation de l’eczéma.
Les symptômes caractéristiques de la maladie sont une peau sèche avec de fortes démangeaisons. Lorsque l’eczéma est aigu il peut être vésiculeux papuleux, croûteux et lorsqu’il est chronique montrer un épaississement de la peau.
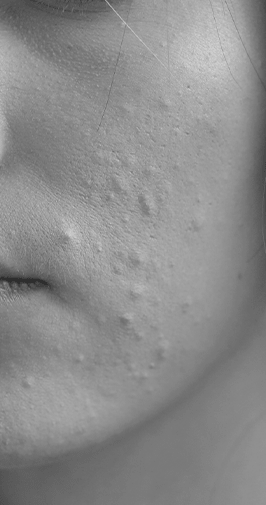
L’acné est une maladie fréquente qui touche jusqu’à la moitié des 20-29 ans, et se caractérise par la présence de boutons (pustules, papules, nodules) principalement sur le visage mais aussi le haut du corps. C’est une affection qui concerne le poil et les glandes sébacées (les glandes qui produisent le « gras » présent sur la peau).
La première étape de la maladie survient lorsque l’orifice d’où sort le poil et le « gras » de la glande sébacée se bouche. Le « gras » va s’accumuler sans pouvoir sortir et parfois va être le siège d’une colonisation par des bactéries qui vont se nourrir de la graisse et se multiplier provoquant une inflammation puis l’acné. Les points noirs (comédons ouverts) sont le résultat d’une ouverture de l’orifice qui va exposer le poil ainsi que le « gras » accumulé et qui vont s’oxyder et se noircir. Alors que les points blancs (comédons fermés) sont la visualisation du canal du poil et de son accumulation de graisse, cette fois-ci blanche, n’étant pas oxydée car recouverte de peau.
On retrouve des facteurs associés/favorisants comme le grattage/manipulation, le lavage intensif des zones avec du savon qui va provoquer la rupture des comédons. L’alimentation, comme inducteur d’acné, est beaucoup débattue dans le monde scientifique mais ne semble pas influencer l’acné à l’exception des produits laitiers. Par contre il n’y a aucune preuve que le chocolat induise l’acné. Le stress pourrait influencer l’acné. L’excès pondéral, dans certaines études, pourrait être associé à l’acné, soit comme facteur aggravant ou, dans d’autres études, comme facteur protecteur.
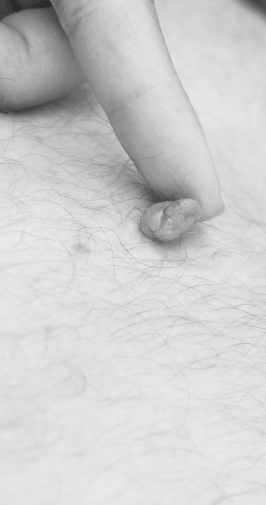
Ce que les gens appellent boutons englobent un très grand nombre d’entités de la peau qui peuvent être tantôt bénignes comme les kératoses séborrhéiques (taches de vieillesse) tantôt malignes comme le carcinome épidermoïde (cancer de la peau). Le dermatologue et vénéréologue va regarder la lésion, et fort de sa formation de spécialiste et de son expérience, il pourra catégoriser ce bouton. Fréquemment un simple coup d’œil lui permet de poser un diagnostic, parfois des instruments optiques (comme le dermatoscope), des frottis ou des biopsies de peau pour une analyse microscopique, seront nécessaires pour clarifier la nature du bouton. Bien que l’observation en réel soit essentielle, de nombreux facteurs « invisibles » sont souvent intégrés dans la compréhension de la lésion comme son évolution, si elle est douloureuse, la localisation du problème, l’exposition au soleil, l’âge du patient, les antécédents, etc. L’intégration de l’ensemble de ces éléments permettent de poser un diagnostic.
Lire plus..
La rosacée est une maladie chronique bénigne qui se manifeste principalement sur le visage sous forme de rougeurs, de papules, de pustules, de dilatation des vaisseaux et parfois par un épaississement de la peau. Parfois elle peut aussi se manifester par des atteintes oculaires. Il semblerait que dans les populations à peau claire 1-10% des gens souffriraient de cette maladie. Les causes de cette maladie ne sont pas complètements élucidées, on note une réaction inflammatoire excessive aux microorganismes de la peau, une atteinte due aux ultraviolets, et une hypersensibilité vasculaire. Récemment le rôle de l’acarien demodex semblait privilégié dans cette maladie, et depuis que l’on utilise des médicaments détruisant ces acariens, on constate une nette amélioration dans l’évolution de cette affection. Les températures extrêmes, l’exposition au soleil, les boissons chaudes, les plats épicés, l’alcool, l’activité physique sont des facteurs pouvant exacerber la maladie.
Lire plus..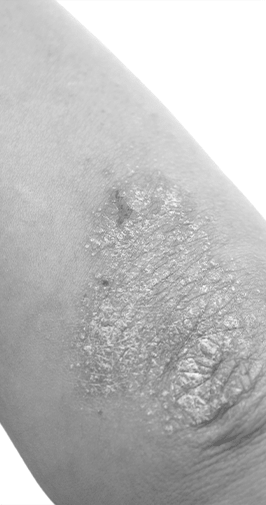
Le psoriasis est une maladie chronique, souvent associée à une prédisposition génétique, qui se présente de diverses manières. Elle peut être en plaques (lésions rouges bien délimitées, avec des squames blanches superposées), en gouttes (nombreuses petites plaques inflammatoires), pustuleuses et même parfois érythrodermique (le corps devient presque entièrement rouge). Dans certains cas il peut toucher les articulations (arthrite psoriasique). Le tabagisme, l’obésité et la consommation d’alcool favorisent la survenue du psoriasis. Cette maladie a par ailleurs, grâce à la recherche combinée au développement de médicaments, bénéficié d’avancées majeures ces 10 dernières années. Elle était initialement expliquée simplement par une prolifération anormale des cellules et est devenue en quelques années, grâce à la recherche (dont celle du CHUV) une maladie immunitaire complexe. Il existe pour les patients très atteints des traitements pointus et efficaces à leur disposition.
Lire plus..
Les ongles sont parties intégrantes de la peau, c’est pour cette raison que de nombreuses maladies de la peau peuvent se manifester uniquement et/ou aussi sur les ongles. Le dermatologue et vénéréologue en est le spécialiste. Le psoriasis, les onychomycoses, le lichen plan, la dermatite atopique, la maladie de Grover, et de nombreuses autres peuvent affecter les ongles. Le diagnostic est important afin de prodiguer les bons soins, surtout que l’atteinte des ongles peut être résistante aux traitements.
Lire plus..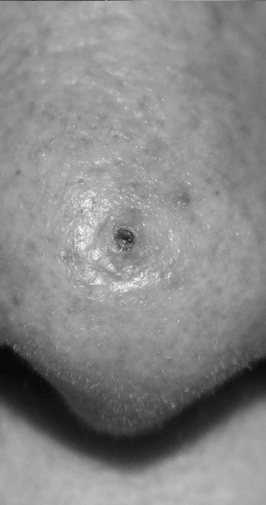
Le carcinome basocellulaire est le cancer le plus fréquent chez les personnes à la peau claire avec presque 1/3 de ces personnes qui développeront ce cancer durant leur vie. Il touche plus souvent les hommes que les femmes. Le facteur de risque le plus important reste l’exposition au soleil accumulée durant toute une vie surtout pour les personnes avec des yeux clairs, cheveux roux, des taches de rousseur pendant l’enfance et un nombre accru de coups de soleil passés. Il est utile donc de rappeler les mesures d’hygiènes solaires semblables à celles de la prévention du mélanome, soit :
Rester à l’ombre entre 11 h et 15 h.
Porter chapeau, lunettes de soleil et vêtements appropriés.
Appliquer un produit solaire https://www.liguecancer.ch/.
En effet les rayons ultraviolets (UVA-B-C) sont classés comme « agent cancérogène pour l’homme » par l’OMS https://monographs.iarc.fr/agents-classified-by-the-iarc/, ce qui de facto fait du soleil (contenant des ultraviolets) un inducteur de cancer, mais comme dirait Paracelse : « Tout est poison, rien n’est poison : c’est la dose qui fait le poison». Il est bien clair que l’on ne peut vivre sans le soleil, mais il est bon d’éviter les expositions récréatives sans mesure.
Ce cancer se manifeste souvent sur le visage principalement sous forme d’une papule (bouton) rosée parfois ulcérée. Le diagnostic se fait visuellement avec l’aide d’un dermato-scope et souvent d’une biopsie. En l’absence de traitement ce cancer ne cessera dans grandir, mais ne va par contre presque jamais faire de métastase.
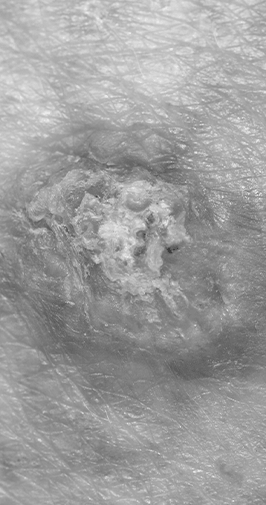
Le carcinome épidermoïde (carcinome spinocellulaire) est le deuxième cancer le plus fréquent chez les patients à la peau claire après que le carcinome basocellulaire. Le rayonnement ultraviolet (soleil) accumulé durant toute une vie en est le facteur de risque le plus important surtout chez des personnes aux yeux clairs, cheveux roux et à la peau claire. Une composante génétique joue aussi un rôle, en effet les personnes ayant des membres de la famille souffrant de cette maladie ont un risque accru pour ce cancer.
Il peut être papuleux, nodulaire, hyperkératosique, ulcéré et fera l’objet d’une biopsie pour en confirmer le diagnostic. Il est localement agressif avec un faible risque de métastase et nécessite une prise en charge appropriée, variable selon le type et le stade du carcinome épidermoïde ainsi que le type de patient.
Une prévention précoce chez les jeunes avec un respect des mesures d’hygiène solaire idoines durant toute la vie sont les meilleures façons d’éviter ce cancer arrivant plutôt après 45 ans et surtout chez la personne âgée.
Lire plus..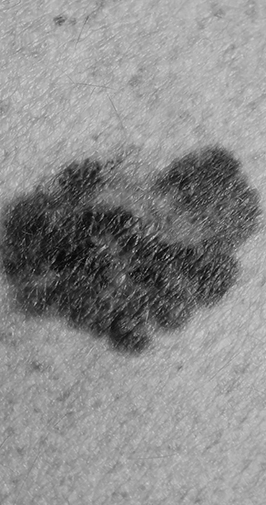
Le mélanome est le 5ème cancer le plus répandu en Europe avec comme responsable principale les ultras violets du soleil surtout sous la forme d’exposition solaire intense et intermittente. Les coups de soleil dans l’enfance ou l���adolescence sont aussi des facteurs augmentant le risque de mélanome comme l’utilisation de solarium. Les personnes particulièrement à risque sont celles avec des peaux claires, cheveux roux, blonds, des yeux bleus ou verts, tendance aux taches de rousseur et une peau qui bronze difficilement. Un nombre de grains de beauté élevé est aussi un indicateur d’un risque de mélanome plus élevé. Il est utile de rappeler les mesures « d’hygiène solaire » : Limiter la durée de l’exposition solaire pendant les heures chaudes, porter des vêtements protecteurs, appliquer de l’écran solaire. Ces mesures permettent de réduire l’exposition aux ondes cancérogènes du soleil. Les écrans solaires sont utiles lorsqu’ils sont appliqués correctement, en quantité suffisante, et seront toujours moins efficaces qu’une éviction solaire ou le port de vêtement. Ils permettent toutefois de diminuer le nombre d’UV qui pénètrent, sans empêcher un certain nombre de rayons de passer.
Le mélanome sera diagnostiqué à l’aide des informations données par le patient (nouvelle apparition, changement de couleur, etc.), ainsi qu’à l’analyse clinique avec l’aide d’un dermatoscope puis la confirmation par l’analyse microscopique. Dépendant de son épaisseur il sera pris en charge différemment. Pour les plus fins une excision chirurgicale simple sera effectuée alors que pour les plus épais une prise en charge universitaire sera proposée.
Lire plus..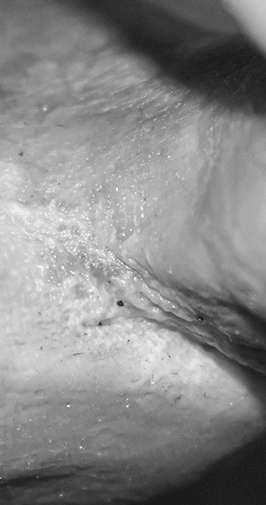
Les dermatophytes sont une famille de champignons qui infectent préférentiellement la peau et ses phanères (ongles, cheveux, poils). Celles-ci peuvent se manifester de différentes manières comme les desquamations de la plante des pieds ( pied d’athlète) et une macération inter-orteils, ou sous forme de plaques rouges sur le corps, prurigineuses, ou par une infection des cheveux plus fréquente chez l’enfant ou encore par une onychomycose apparaissant par une atteinte de l’ongle.
Le diagnostic se fait cliniquement avec une analyse au microscope de la présence du champignon. Parfois une culture sur plusieurs semaines est nécessaire avant d’obtenir un résultat et pouvoir déterminer précisément le type de champignons afin d’adapter la prise en charge.
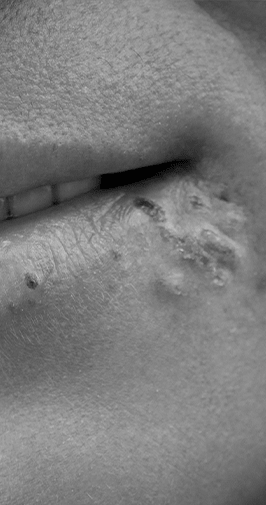
L’herpes est une infection virale qui se transmet de personne à personne par les sécrétions. Le virus après l’infection va établir une infection dormante (chronique) dans le système nerveux. Il se réactivera plus ou moins souvent selon les personnes. Plusieurs virus de la famille de l’herpès existent, on discute ici du type 1 (HSV-1) et type 2 (HSV-2).
Le type 1 est celui qui classiquement provoque une infection des lèvres alors que le type 2 se retrouve au niveau des parties génitales.
Toutefois les deux virus peuvent infecter la bouche, les parties génitales mais aussi d’autres parties du corps surtout sur une peau abimée se laissant infecter plus facilement par le virus, voire même les yeux. Il existe des traitements permettant de traiter les poussées d’herpes ou en cas de multiples récidives de les prévenir par un traitement préventif, mais aucun vaccin efficace n’existe actuellement. L’éviction des contacts par les sécrétions lors de poussées herpétiques, l’utilisation d’un préservatif restent des méthodes efficaces pour éviter une nouvelle infection. Dans la grande majorité des cas, cette infection est bénigne. Le diagnostic peut se faire en regardant l’aspect des lésions, mais parfois l’aspect des lésions est atypique et nécessite une analyse moléculaire.
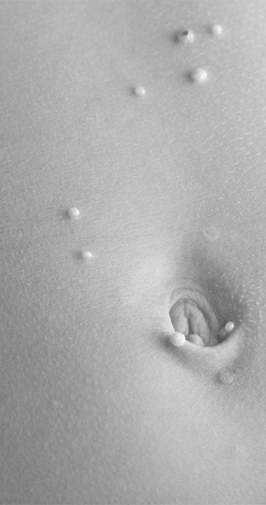
Un nom latin pour décrire une lésion molle et contagieuse. C’est une maladie bénigne provoqué par un virus qui ne contamine que l’humain et particulièrement les enfants par contact direct peau contre peau puis par «auto» propagation sur le corps lorsque l’on se gratte. Cela se présente par une papule (bouton) couleur chair avec le centre creusé. Plusieurs traitements existent pour accélérer la guérison des lésions qui souvent disparaissent spontanément après quelques mois voire années sans traitement.
Lire plus..
C’est une maladie en augmentation depuis plusieurs années, qui est causée par une bactérie appelée Treponema pallidum pallidum (T. p. pallidum), qui dans la grande majorité des cas est contractée lors de rapports sexuels majoritairement sans préservatif. Elle se manifeste classiquement par un ulcère débutant sur les parties génitales le plus souvent non douloureux (chancre dur) qui va spontanément cicatriser en quelques semaines sans traitement alors que la maladie est toujours présente et se disperse dans d’autres partie du corps touchant d’autres organes, provoquant des symptômes multiples qui peuvent entre autre mimer une infection virale banale. Si cette syphilis n’est pas traitée elle peut provoquer des atteintes sévères des organes dont le cerveau ou l’aorte.
Lire plus..Afin de traiter au mieux les demandes de traitements cutanés, le cabinet propose un système de prises de rendez-vous unique: ainsi en créant un compte chaque patient pourra accéder directement au calendrier du cabinet et choisir, selon les disponibilités proposées, l’horaire de préférence pour sa prochaine consultation.
Comment devenir patient© 2026 SWISSDERMATOLOGY SA.
ALL RIGHTS RESERVED
On utilise des cookies pour améliorer et personnaliser votre expérience.
Attention, tout rendez-vous annulé 24h
avant l'heure vous sera facturé.
Annuler mon rendez-vous
J'annule mon rendez-vous et je suis conscient
de la pénalité qui me sera appliquée
Veuillez remplir le formulaire ci-dessous afin que nous puissions vous contacter
dans les plus brefs délais pour convenir d'une date de rendez-vous.